ΚΡΑΥΓΕΣ ΑΣΧΕΤΩΝ ΔΗΜΟΣΙΟΓΡΑΦΩΝ: "Γιατί δεν φέρνουν φάρμακα (τα οποία υπάρχουν) και επιμένουν στα εμβόλια"; ΑΠΑΝΤΗΣΗ: ΓΙΑΤΙ ΔΕΝ ΥΠΑΡΧΟΥΝ ΑΠΟΤΕΛΕΣΜΑΤΙΚΑ ΦΑΡΜΑΚΑ ΓΙΑ ΤΟΥΣ ΙΟΥΣ. ΜΙΑ ΠΡΟΣΦΑΤΗ ΠΡΟΣΠΑΘΕΙΑ ΑΠΟ ΤΟ ΤΕΧΝΙΚΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΤΟΥ ΜΟΝΑΧΟΥ (TUM) ΚΑΙ ΤΟ ΙΝΣΤΙΤΟΥΤΟ ΙΟΛΟΓΙΑΣ ΣΤΟ Helmholtz Zentrum München, ΓΙΑ ΤΗΝ ΔΗΜΙΟΥΡΓΙΑ "ΦΑΡΜΑΚΩΝ" ΕΝΑΝΤΙΟΝ ΤΩΝ ΙΩΝ.
ΠΡΩΤΟΙ ΣΤΑ ΑΝΤΙΒΙΟΤΙΚΑ ΟΙ ΠΑΝΕΞΥΠΝΟΙ ΝΕΟΕΛΛΗΝΕΣ
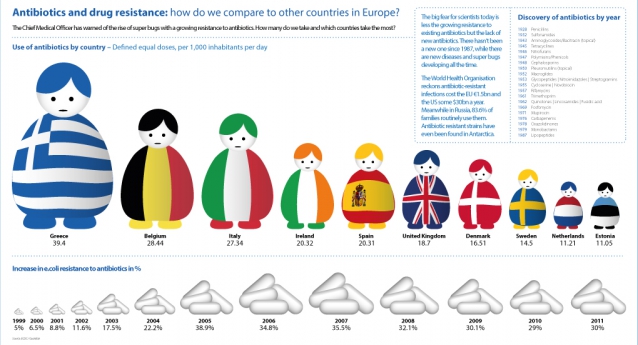
«Τα αντιβιοτικά χάνουν την αποτελεσματικότητά τους με ρυθμό
που ήταν αδιανόητος ακόμα και πριν από πέντε χρόνια. Αυτό συμβαίνει επειδή η
χρήση αντιβιοτικών αυξάνει την αντοχή των βακτηρίων στα αντιβιοτικά.
Αν συνεχίσουμε να καταναλώνουμε αντιβιοτικά με το σημερινό ρυθμό, η Ευρώπη
μπορεί να επιστρέψει στην «προ των αντιβιοτικών εποχή», όπου μια κοινή
βακτηριακή λοίμωξη, όπως η πνευμονία, μπορεί να σημαίνει θανατική καταδίκη.
Η παγκόσµια επιστηµονική κοινότητα έχει επισηµάνει εδώ και
καιρό «Το τέλος των αντιβιοτικών», δηλαδή την έλλειψη παραγωγής νέων
αντιβιοτικών. Η πραγµατικότητα αυτή σε συνδυασµό µε το πρόβληµα της αντοχής θα
καταστήσει αναποτελεσµατικά τα φάρµακα εκείνα που έσωσαν εκατοµµύρια ανθρώπους
τον περασµένο αιώνα και εξακολουθούν να σώζουν µέχρι σήµερα».
https://www.eof.gr/assets/antibiotics_l.flet2008_final.pdf
ΕΥΡΩΠΑΪΚΗ ΗΜΕΡΑ ΑΝΤΙΒΙΟΤΙΚΩΝ. ΜΙΑ ΠΡΩΤΟΒΟΥΛΙΑ ΤΗΣ ΕΥΡΩΠΑΪΚΗΣ
ΕΝΩΣΗΣ ΓΙΑ ΤΗΝ ΥΓΕΙΑ.
https://antibiotic.ecdc.europa.eu/el/enemerotheite/basika-menymata-gia/ti-prepei-na-gnorizei-eyry-koino
Τα αντιβιοτικά δεν είναι λύση για λοιμώξεις που προκαλούνται από ιούς, όπως το
κοινό κρυολόγημα ή η γρίπη. Τα αντιβιοτικά είναι αποτελεσματικά μόνο ενάντια
στις βακτηριακές λοιμώξεις. Η ορθή διάγνωση και η απόφαση περί αναγκαιότητας
των αντιβιοτικών γίνεται μόνο από γιατρό.
Να θυμάστε: τα αντιβιοτικά δεν έχουν αποτέλεσμα σε περίπτωση κοινού
κρυολογήματος ή γρίπης!
Τα αντιβιοτικά είναι αποτελεσματικά μόνο ενάντια στις βακτηριακές λοιμώξεις.
Δεν μπορούν να σας βοηθήσουν να αναρρώσετε από λοιμώξεις που προκαλούνται από
ιούς, όπως το κοινό κρυολόγημα ή η γρίπη.
Τα αντιβιοτικά δεν εμποδίζουν τη μετάδοση των ιών σε άλλους ανθρώπους.
Η λήψη αντιβιοτικών για λάθος λόγους, όπως για το κοινό κρυολόγημα ή τη γρίπη,
δεν έχει κανένα όφελος για εσάς.
Το μόνο που επιτυγχάνετε με την κατάχρηση αντιβιοτικών είναι η ανάπτυξη αντοχής
των βακτηρίων στα αντιβιοτικά. Έτσι, όταν θα χρειασθείτε αντιβιοτικά στο
μέλλον, αυτά μπορεί να μην έχουν πλέον αποτέλεσμα.
Τα αντιβιοτικά παρασκευάστηκαν πριν από 50 περίπου χρόνια µε σκοπό να καταπολεµήσουν µικροβιακές λοιµώξεις.
Μέχρι την ανακάλυψή τους, πολλές µικροβιακές λοιµώξεις
ήταν θανατηφόρες.
Σήµερα, µια νέα απειλή εµφανίζεται: Πολλές λοιµώξεις θα µπορούσαν να ξαναγίνουν
θανατηφόρες αυτή τη φορά, γιατί τα µικρόβια που τις προκαλούν έχουν γίνει
ανθεκτικά στα αντιβιοτικά που χρησιµοποιούµε.
Πώς γίνεται αυτό;
Οι λοιµώξεις στον άνθρωπο προκαλούνται από ιούς και µικρόβια. Τα αντιβιοτικά
δεν ασκούν καµία απολύτως επίδραση στους ιούς. Είναι αποτελεσµατικά µόνο στις µικροβιακές
λοιµώξεις.
Αυτό τι σηµαίνει;
Οτι δεν πρέπει ποτέ να λαµβάνονται αντιβιοτικά για λοιµώξεις που προκαλούνται
από ιούς.
Είναι εντελώς άχρηστα. Οι λοιµώξεις που οφείλονται σε ιούς (ιογενείς
λοιµώξεις) είναι πολύ συχνές τόσο στους ενήλικες όσο και στα παι διά.
Γιατί;
Γιατί οι περισσότερες από τις λοιµώξεις που µας συµβαίνουν (π.χ. οξείες
διάρροιες, ωτίτιδες, βρογχίτιδες, ιγµορίτιδες) καθώς και ιώσεις (συµπτώµατα όπως συνάχι, πονόλαιµος,
πόνος στους µύες και στα κόκκαλα, πυρετός) θερα πεύονται από µόνες τους µέσα σε
σύντοµο διάστηµα (λιγότερο ή περισσότερο από 3 ηµέρες). Αν λοιπόν κάποιος έχει πάρει
αντιβιοτικά το διάστηµα αυτό µπορεί να αποδώσει σε αυτά την θεραπεία του, ενώ κάτι τέτοιο
δεν ισχύει: θα γινόταν καλά ανεξάρτητα από αυτά. Οµως κάπως έτσι δηµιουργήθηκε
η ψευδαίσθηση και ο µύθος για τις µαγικές ιδιότητες των αντιβιοτικών.
Γιατί τα αντιβιοτικά δεν θα µας βοηθήσουν να γίνουµε πιο γρήγορα καλά. Η άµυνά
µας είναι επαρκής για την ίαση της πλειοψηφίας των απλών λοιµώξεων που
συχνά µας ταλαιπωρούν.
Για παράδειγµα, ένα αντιβιοτικό δεν «ρίχνει» τον πυρετό πιο γρήγορα.
Τότε λοιπόν, πότε είναι απαραίτητα τα αντιβιοτικά;
Τα αντιβιοτικά είναι απαραίτητα και αναντικατάστατα στις σοβαρές µικροβιακές
λοιµώξεις, αυτές που µπορεί να αποβούν επικίνδυνες για την υγεία ακόµα και για
τη ζωή του ασθενούς.
Γιατί;
Γιατί όταν πρόκειται για σοβαρές µικροβιακές λοιµώξεις, τα αντιβιοτικά
εµποδίζουν τον πολλαπλασιασµό των µικροβίων, επιτρέποντας έτσι στον οργανισµό
µας να έχει χρόνο να οργανώσει την φυσική του άµυνα (δηλαδή να παράγει
αντισώµατα και κύτταρα άµυνας ικανά να καταστρέψουν όλα τα µικρόβια).
Στην ουσία δηλαδή, τα αντιβιοτικά δίνουν τον απαραίτητο χρόνο στην άµυνά µας
για να µπορέσει να καταπολεµήσει την λοίµωξη.
https://www.eof.gr/assets/antibiotics_l.flet2008_final.pdf
Τα παιδιά µας χρειάζονται περισσότερο τα αντιβιοτικά από ότι εµείς;
Η απάντηση είναι ΟΧΙ. Τα παιδιά δεν χρειάζονται περισσότερο και συχνότερα τα
αντιβιοτικά. Στην συντριπτική τους πλειοψηφία οι λοιµώξεις στα παιδιά
οφείλονται σε ιούς. Και τα αντιβιοτικά δεν έχουν καµία δραστικότητα στους ιούς.
Ούτε θα βοηθήσουν το παιδί να απαλλαγεί νωρίτερα από τα συµπτώµατα της ίωσής
του όπως λανθασµένα πιστεύεται.
https://www.eof.gr/assets/antibiotics_l.flet2008_final.pdf
ΕΝΑΣ ΠΑΛΑΒΟΣ ΑΡΑΒΑΣ ΚΑΘΗΓΗΤΗΣ ΣΤΙΣ ΗΠΑ: "ΠΑΡΤΕ ΑΣΠΙΡΙΝΗ ΓΙΑ ΝΑ ΘΕΡΑΠΕΥΘΕΙΤΕ ΑΠΟ ΤΟΝ ΚΟΡΩΝΟΪΟ".
Κορωνοϊός: Τα σωτήρια φάρμακα που «δαμάζουν» τον ιό – Τα έχουμε όλοι σπίτι μας
!
Η ασπιρίνη και άλλα αντιφλεγμονώδη φάρμακα μπορούν να αποτρέψουν τη μοιραία
εξέλιξη της COVID-19 και να αποδειχθούν σωτήρια για ασθενείς με τη νόσο του
κορωνοϊού SARS-CoV-2, ισχυρίζεται ο καθηγητής Ayman El-Kadi από το Τμήμα
Φαρμακευτικής και Φαρμακευτικών Σπουδών του Πανεπιστημίου της Αλμπέρτα.
Οι εν λόγω θεραπείες μπορούν να αξιοποιηθούν σε ασθενείς με σοβαρή νόσηση,
στους οποίους μπορεί να αναπτυχθεί φλεγμονή στους πνεύμονες με συνέπεια
δύσπνοια και βήχα, ή ακόμη και υπερφλεγμονώδης απόκριση με αποτέλεσμα την
ανεπάρκεια οργάνων και τον θάνατο.
Έρευνες έχουν καταλήξει σε ευάλωτες ομάδες ασθενών, όπως οι άνω των 60 ετών και
οι πάσχοντες από μεταβολικές διαταραχές όπως παχυσαρκία και σακχαρώδης
διαβήτης, στους οποίους η COVID-19 μπορεί επηρεάσει την ανοσοαπόκριση και να
οδηγήσει σε παραγωγή περισσότερων φλεγμονωδών παρά αντιφλεγμονωδών μορίων. Τα
ήδη χρησιμοποιούμενα φάρμακα θα αποτελέσουν το πρόσκομμα σε αυτή τη διαδικασία,
εξηγεί ο Δρ El-Kadi, είτε αποτρέποντας αυτά τα μόρια από την ενεργοποίηση της
φλεγμονής είτε με αύξηση εκείνων με τις αντιφλεγμονώδεις ιδιότητες.
Πέρα από την ασπιρίνη, στην επιστημονική δημοσίευση περιλαμβάνονται πέντε ακόμα
φάρμακα με δυνητικά οφέλη κατά της COVID-19: το αντιλιπιδαιμικό φάρμακο
φαινοφιβράτη, η αντιμυκητιακή φλουκοναζόλη, ο βακτηριοκτόνος παράγοντας
ισονιαζίδη, τα συμπληρώματα διατροφής ρεσβερατρόλη και η 2-μεθυλοοιστραδιόλη,
ένα πειραματικό φάρμακο που έχει χρησιμοποιηθεί για τη θεραπεία του καρκίνου
του μαστού, του καρκίνου των ωοθηκών και της ρευματοειδούς αρθρίτιδας.
Η σημασία του χρόνου χορήγησης των φαρμάκων
Ο Δρ El-Kadi μελετά την επίδραση των αντιφλεγμονωδών φαρμάκων σε πλήθος
ασθενειών όπως ο καρκίνος και καρδιοπάθειες. Εν προκειμένω, συστήνει τη
διενέργεια κλινικών μελετών για την περίπτωση της COVID-19, ενώ δοκιμές
στοχευμένης χορήγησης φαρμάκων νανοτεχνολογίας πιθανώς να έδιναν εντυπωσιακά
αποτελέσματα.
«Η COVID-19 επηρεάζει διάφορα όργανα όπως το ήπαρ, τους νεφρούς και ο
εγκέφαλος, ωστόσο οι πνεύμονες παραμένουν ο βασικός στόχος. Καθώς τα
αντιβακτηριακά μόρια είναι εύθραυστα, η χορήγησή τους υπό μροφήν νανοφαρμάκων
θα τα βοηθήσει να φτάσουν στο στόχο τους», εξηγεί.
Ωστόσο, ο χρόνος χορήγησης των αντιφλεγμονωδών σκευασμάτων είναι ζωτικής
σημασίας, όπως έχει υπογραμμίσει σε παλιότερη δημοσίευσή του, και πρέπει να
λαμβάνει χώρα σε περιπτώσεις υπερφλεγμονώδους απόκρισης. Εν αντιθέσει, η
«βιαστική» χορήγησή τους θα μπορούσε να περιορίσει τη φυσιολογική ανοσολογική
αντίδραση του οργανισμού έναντι του ιού.
Σύμφωνα με τον ίδιο, τα παραπάνω φάρμακα ενδεχομένως να συνοδεύονται από
λιγότερες ανεπιθύμητες ενέργειες συγκριτικά με της ρεμντεσιβίρη και
δεξαμεθαζόνη που χορηγούνται ήδη σε ασθενείς με κορωνοϊό.
Για τον Δρ EL-Kadi που συμμετείχε στην ανάπτυξη ενός διαγνωστικού ελέγχου για
τον κορωνοϊό SARS που στοίχισε τη ζωή σε 800 ανθρώπους το 2003, η αναζήτηση
αποτελεσματικών θεραπειών δεν θα διακοπεί παρά τα διαθέσιμα εμβόλια κατά του
SARS-CoV-2, ο οποίος φαίνεται ιδιαιτέρως επίμονος και προσαρμοστικός χάρη στις
μεταλλάξεις του.
Η θεραπεία με remdesivir δεν βελτιώνει την επιβίωση και ίσως
αυξάνει την διάρκεια νοσηλείας σε ασθενείς με COVID-19.
Η θεραπεία με remdesivir αποτελεί μια από τις εγκεκριμένες θεραπείες για την
αντιμετώπιση της COVID-19 σε ασθενείς με σοβαρή που χρειάζονται νοσηλεία.
Σε μια μελέτη από τις ΗΠΑ όμως, που δημοσιεύθηκε στο ιατρικό περιοδικό JAMA η
αποτελεσματικότητά της αμφισβητείται, τόσο όσον αφορά στην επίδραση της στην
επιβίωση (που ούτως ή άλλως δεν έχει αποδειχθεί) αλλά και όσον αφορά στην
επίδραση στην συντόμευση της νοσηλείας.
Οι Καθηγητές της Θεραπευτικής Κλινικής της Ιατρικής Σχολής του Εθνικού και
Καποδιστριακού Πανεπιστημίου Αθηνών, Ευστάθιος Καστρίτης και Θάνος Δημόπουλος
(Πρύτανης ΕΚΠΑ) αναφέρουν ότι αυτή η αναδρομική μελέτη κοόρτης χρησιμοποίησε
δεδομένα από τη Veterans Health Administration (VHA) (νοσοκομεία που νοσηλεύουν
κυρίως αποστράτους) από 123 νοσοκομεία, και αφορούσε ασθενείς που νοσηλεύθηκαν
με επιβεβαιωμένη COVID-19 από την 1η Μαΐου έως τις 8 Οκτωβρίου 2020.
Έγινε αντιστοίχιση της βαθμονόμησης της κλινικής κατάστασης των ασθενών που
ξεκίνησαν θεραπεία με remdesivir με ασθενείς που δεν είχαν ξεκινήσει θεραπεία
με remdesivir την ίδια ημέρα νοσηλείας.
Τα κύρια καταληκτικά σημεία της μελέτης ήταν:
–Ο θάνατος εντός 30 ημερών από την έναρξη της θεραπείας με remdesivir (ή η
αντίστοιχη ημέρα νοσηλείας για τα αντίστοιχα άτομα της ομάδας ελέγχου) και,
–χρόνος για μέχρι την έξοδο από το νοσοκομείο.
Η αρχική ομάδα περιελάμβανε 5898 ασθενείς:
–2374 (40,3%) από τους οποίους έλαβαν θεραπεία με remdesivir (2238 άνδρες
[94,3%] με μέση ηλικία 67,8 έτη) και,
–3524 (59,7%) που δεν έλαβε ποτέ θεραπεία με remdesivir (3302 άνδρες [93,7%] με
μέση ηλικία 67 έτη].
Μετά την αντιστοίχιση της βαθμονόμησης της κλινικής κατάστασης, η ανάλυση
περιέλαβε 1172 ασθενείς που έλαβαν remdesivir και 1172 μάρτυρες (άτομα στην
ομάδα ελέγχου που δεν έλαβαν το φάρμακο).
Οι ασθενείς που έλαβαν remdesivir και η ομάδα ελέγχου είχαν παρόμοια
χαρακτηριστικά όσον αφορά:
–την ηλικία (μέση ηλικία 66,6 έτη έναντι 67,5 έτη),
-το φύλο (1101 άνδρες [93,9%] και στις δύο ομάδες),
-τη χρήση δεξαμεθαζόνης ( 559 [47,7%] και στις δυο ομάδες),
-την νοσηλεία σε μονάδα εντατικής θεραπείας (242 [20,7%] έναντι 234 [19,1%]) και,
-χρήση μηχανικού αερισμού (διασωλήνωση) (69 [5,9%] έναντι 45 [3,8%]).
Η θεραπεία με remdesivir δεν συσχετίστηκε με τη θνησιμότητα στις 30 ημέρες (143
λήπτες remdesivir [12,2%], έναντι 124 στην ομάδα ελέγχου κατέληξαν [10,6%], με
λόγο σχετικού κινδύνου 1,06).
Τα αποτελέσματα ήταν παρόμοια για τα άτομα που έλαβαν δεξαμεθαζόνη, έναντι
αυτών που δεν έλαβαν δεξαμεθαζόνη κατά την έναρξη της θεραπείας με remdesivir.
Όμως, οι ασθενείς που έλαβαν remdesivir είχαν μεγαλύτερο διάμεσο χρόνο έως την
έξοδο από το νοσοκομείο σε σύγκριση με τους αντίστοιχους μάρτυρες (6 ημέρες
έναντι 3 ημερών) και αυτή η διαφορά ήταν στατιστικά σημαντική (P<.001)
Συνεπώς, σε αυτή τη μελέτη κοορτής σε νοσηλευόμενους βετεράνους με COVID-19,
στις ΗΠΑ, η θεραπεία με remdesivir:
–Δεν συσχετίστηκε ούτε με βελτιωμένη επιβίωση αλλά αντίθετα,
-συσχετίστηκε με παρατεταμένη παραμονή στο νοσοκομείο.
Συνεπώς, η τακτική χρήση του remdesivir μπορεί να σχετίζεται με αυξημένη χρήση
νοσοκομειακών κρεβατιών ενώ δεν σχετίζεται με βελτιώσεις στην επιβίωση.
Οι συγγραφείς αναφέρουν ότι είναι πιθανό οι κλινικοί γιατροί να μην δίνουν
εξιτήριο σε ασθενείς που διαφορετικά πληρούσαν τα κριτήρια για την έξοδο από το
νοσοκομείο έως ότου ολοκληρωθεί η χορήγηση του remdesivir, καθώς το remdesivir
χορηγείται μόνο ενδοφλεβίως.
Η αζιθρομυκίνη δεν προσφέρει όφελος στην αντιμετώπιση της
COVID-19 σε ασθενείς με ήπια νόσο που δεν χρειάζονται νοσηλεία.
Η αζιθρομυκίνη είναι ένα αντιβιοτικό ευρέος φάσματος που έχει αντιφλεγμονώδεις
και αντι-ιϊκές ιδιότητες και από την αρχική φάση της πανδημίας έχει υποτεθεί
ότι έχει δραστικότητα έναντι του SARS-CoV-2.
Η αντιφλεγμονώδης δράση της αζιθρομυκίνης ίσως θα μπορούσε να ελαττώσει τα
επίπεδα των κυτταροκινών που προάγουν την φλεγμονή και θα μπορούσε να βοηθά
στην πρόληψη της εξέλιξης της βλάβης των ιστών και την σοβαρή COVID-19, ειδικά
εάν χορηγηθεί νωρίς στην πορεία της νόσου.
Εάν αποδειχθεί αποτελεσματική, η αζιθρομυκίνη είναι φθηνή, ευρέως διαθέσιμη και
έχει εξαιρετικό προφίλ ασφάλειας και θα ήταν ένα ελκυστικό φάρμακο για χρήση σε
μη νοσηλευόμενους ασθενείς.
Εάν όμως δεν αποδειχθεί αποτελεσματικό φάρμακο, η χρήση του θα πρέπει να
περιοριστεί ώστε να αποφευχθεί η ανάπτυξη αντοχής των μικροβίων σε μακρολίδες
(την οικογένεια αντιβιοτικών στην οποία ανήκει η αζιθρομυκίνη)
Στο ιατρικό περιοδικό JAMA δημοσιεύθηκαν τα αποτελέσματα μιας τυχαιοποιημένης
κλινικής δοκιμής της αζιθρομυκίνης έναντι εικονικού φαρμάκου (placebo)που
διεξήχθη από τον Μάιο του 2020 έως τον Μάρτιο του 2021 στις ΗΠΑ.
Οι Καθηγητές της Θεραπευτικής Κλινικής της Ιατρικής Σχολής του Εθνικού και
Καποδιστριακού Πανεπιστημίου Αθηνών, Ευστάθιος Καστρίτης και Θάνος Δημόπουλος
(Πρύτανης ΕΚΠΑ) αναφέρουν ότι η μελέτη αφορούσε μη νοσηλευόμενους ασθενείς οι
οποίοι είχαν θετικό διαγνωστικό τεστ (μοριακό τεστ ή αντιγόνου (rapid) εντός 7
ημερών από την ένταξη και ήταν ηλικίας 18 ετών και άνω.
Μεταξύ 604 ατόμων που εξετάστηκαν:
– οι 297 ήταν μη επιλέξιμοι,
-44 αρνήθηκαν τη συμμετοχή και,
-263 εντάχθηκαν στην μελέτη.
Οι συμμετέχοντες, οι ερευνητές και το προσωπικό της μελέτης δεν γνώριζαν την
θεραπεία (αν δηλαδή ο ασθενής λάμβανε αζιθρομυκίνη ή εικονικό φάρμακο).
Η τυχαιοποίηση ήταν σε αναλογία 2: 1 είτε σε μία από του στόματος δόση 1,2
gαζιθρομυκίνης (n = 171) ή στο αντίστοιχο εικονικό φάρμακο (n = 92).
Το κύριο καταληκτικό αποτέλεσμα ήταν:
–η απουσία συμπτωμάτων της COVID-19 την ημέρα 14 όπως αυτά θα αναφέρονταν από
τους ίδιους τους ασθενείς, ενώ,
-υπήρχαν ακόμα 23 δευτερεύοντα κλινικά καταληκτικά σημεία, συμπεριλαμβανομένης
της ανάγκης για νοσηλεία την ημέρα 21 ανεξαρτήτως αιτίας.
Μεταξύ των 263 συμμετεχόντων που τυχαιοποιήθηκαν (μέση ηλικία, 43 έτη, 174
[66%] ήταν γυναίκες) το 76% ολοκλήρωσε την κλινική δοκιμή.
Η δοκιμή τερματίστηκε από την επιτροπή παρακολούθησης δεδομένων και ασφάλειας
για ματαιότητα, μετά την ενδιάμεση ανάλυση.
Την 14η ημέρα, δεν υπήρχε σημαντική διαφορά στο ποσοστό των συμμετεχόντων που
δεν είχαν συμπτώματα (στο σκέλος της αζιθρομυκίνης ήταν 50% και στο σκέλος του
εικονικού φαρμάκου ήταν επίσης 50%).
Από τα 23 προκαθορισμένα δευτερεύοντα κλινικά καταληκτικά σημεία, στα 18 δεν
υπήρχε σημαντική διαφορά.
-Μέχρι την ημέρα 21, 5 συμμετέχοντες στην ομάδα της αζιθρομυκίνης χρειάστηκαν
νοσηλεία σε σύγκριση,
–με κανένα στην ομάδα του εικονικού φαρμάκου.
Με βάση αυτή τη μελέτη η θεραπεία με μια εφάπαξ δόση αζιθρομυκίνης σε μη
νοσηλευόμενους ασθενείς με COVID-19 δεν βελτιώνει την έκβαση σε σύγκριση με το
εικονικό φάρμακο (η πιθανότητα να είναι χωρίς συμπτώματα την ημέρα 14 ήταν
ίδια), και συνεπώς η χρήση της αζιθρομυκίνης σε μη νοσηλευόμενους ασθενείς με COVID-19,
θα πρέπει να αποφεύγεται.
ΖΗΝΩΝ ΠΑΠΑΖΑΧΟΣ
Επιστήμονες στις ΗΠΑ δημιούργησαν αντιβιοτικό που υπερνικά διάφορες μορφές αντιμικροβιακής αντοχής.
ΑπάντησηΔιαγραφήΥπολογίζεται ότι η αντοχή των μικροβίων (βακτηρίων) στα αντιβιοτικά κάθε χρόνο προκαλεί περισσότερους από 35.000 θανάτους στην Ευρωπαϊκή Ένωση.
Επιστήμονες στις ΗΠΑ δημιούργησαν συνθετικό αντιβιοτικό που εξοντώνει τα πιο ανθεκτικά βακτήρια.
Το συνθετικό φάρμακο λέγεται κρεζομυκίνη (cresomycin) και πειράματα έδειξαν ότι εξοντώνει πολυανθεκτικά βακτήρια όπως:
• Ο χρυσίζων σταφυλόκοκκος
• Η ψευδομονάδα η πυοκυανική (pseudomonas aeruginosa)
• Το κολοβακτηρίδιο (escherichia coli)
Τα δύο πρώτα από αυτά τα βακτήρια ανήκουν στην επονομαζόμενη λίστα με τα παθογόνα προτεραιότητας του Παγκόσμιου Οργανισμού Υγείας (ΠΟΥ). Στον κατάλογο αυτό έχουν ενταχθεί τα βακτήρια για τα οποία υπάρχει επείγουσα ανάγκη για νέα αντιβιοτικά.
Η αντοχή των μικροβίων (βακτηρίων) στα αντιβιοτικά είναι μία από τις μεγαλύτερες απειλές για τη δημόσια υγεία. Υπολογίζεται ότι κάθε χρόνο προκαλεί περισσότερους από 35.000 θανάτους στην Ευρωπαϊκή Ένωση.
Το νέο, συνθετικό αντιβιοτικό δημιούργησαν στο εργαστήριο επιστήμονες από το Πανεπιστήμιο Χάρβαρντ. Όπως αναφέρουν, ο ρυθμός ανακάλυψης νέων, αποτελεσματικών αντιβιοτικών υπολείπεται του ρυθμού εξάπλωσης των ανθεκτικών μικροβίων σε όλο τον κόσμο. Και αυτό διότι τα τροφοδοτεί η συνεχιζόμενη κατάχρηση των αντιβιοτικών.
Το νέο αντιβιοτικό
Η ανάπτυξη του νέου αντιβιοτικού και τα ευρήματα των δοκιμών του στο εργαστήριο δημοσιεύθηκαν στην επιστημονική επιθεώρηση Science.
Όπως εξηγούν οι ερευνητές, το φάρμακο που δημιούργησαν είχε ως έμπνευση μία οικογένεια αντιμικροβιακών σκευασμάτων που λέγονται λινκοζαμίδες. Σε αυτήν ανήκει, λ.χ., το παλαιό αντιβιοτικό κλινδαμυκίνη (clindamycin) που χορηγείται για την αντιμετώπιση σοβαρών βακτηριακών λοιμώξεων.
«Τα ευρήματά μας έδειξαν ότι το φάρμακο που αναπτύξαμε ασκεί σημαντικά βελτιωμένη ανασταλτική δράση έναντι σειράς παθογόνων βακτηρίων που σκοτώνουν ετησίως περισσότερους από 1 εκατομμύριο ανθρώπους σε όλο τον κόσμο», δήλωσε ο επιβλέπων ερευνητής και καθηγητής Χημικής & Χημικής Βιολογίας στο Χάρβαρντ.
Οι σχετικές έρευνες στο εργαστήριο έδειξαν ότι το αντιβιοτικό δεν αναστέλλει την ανάπτυξη βασικών ενζύμων που διαθέτουν τα ανθρώπινα κύτταρα για να λειτουργούν. Επιπλέον, τα πειράματα σε ζώα ήταν ενθαρρυντικά ως προς την αποτελεσματικότητά του.
Για να αποκλειστεί, όμως, το ενδεχόμενο να είναι τοξικό, απαιτούνται πολλές ακόμα έρευνες. Όταν αυτές ολοκληρωθούν, θα ελεγχθεί η ασφάλεια και η αποτελεσματικότητά του σε ανθρώπους.
Ζ.Π.